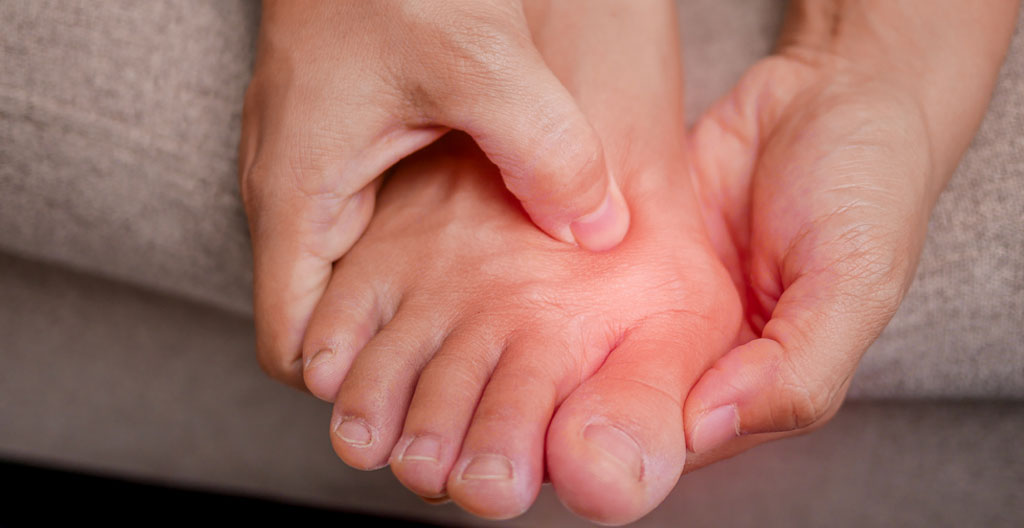
Près d’un tiers des personnes de plus de 60 ans vivent avec un hallux valgus, cette déviation progressive du gros orteil vers l’extérieur qui déforme le pied. Si la bosse sur le côté du pied reste longtemps une simple gêne esthétique, la frontière entre inconfort supportable et véritable handicap n’est pas toujours évidente à situer. La réponse ne dépend pas uniquement de l’angle de déformation visible, mais d’une combinaison de critères médicaux objectifs : intensité de la douleur, retentissement sur la marche, apparition de complications secondaires et impact sur votre quotidien.
Ce contenu est fourni à titre informatif et ne constitue pas un avis médical. Consultez un chirurgien orthopédiste ou podologue pour toute décision concernant votre santé.
L’évaluation de la gravité d’un hallux valgus ne se résume pas à observer la saillie osseuse visible sur le côté du pied. Deux déformations d’apparence identique peuvent présenter des angles radicalement différents une fois mesurés par radiographie. Cette difficulté d’auto-évaluation explique pourquoi de nombreux patients consultent trop tardivement, lorsque des complications irréversibles sont déjà installées.
La décision médicale repose sur cinq axes complémentaires : l’angle de déviation mesuré radiologiquement qui classe la déformation en trois stades distincts, l’intensité et le type de douleur qui orientent vers une souffrance mécanique ou inflammatoire, les complications secondaires comme les orteils en griffe ou l’arthrose articulaire, le retentissement fonctionnel objectif sur votre marche et vos activités quotidiennes, et enfin l’indication chirurgicale qui synthétise ces critères selon votre âge et vos attentes. Comprendre ces repères vous permet d’identifier le moment où une surveillance ne suffit plus.
Vos repères rapides pour évaluer la gravité de votre hallux valgus :
- Angle de déviation : un stade sévère se définit médicalement au-delà de 40° (mesure radiologique indispensable)
- Douleur invalidante : celle qui persiste au repos, vous réveille la nuit ou empêche le port de chaussures fermées
- Complications visibles : orteils adjacents déformés en griffe, bursite inflammatoire chronique, callosités douloureuses
- Impact fonctionnel quotidien : limitation de la marche au-delà de 30 minutes, impossibilité de pratiquer vos activités habituelles
Les trois stades de gravité de l’hallux valgus
Contrairement à une idée répandue, la gravité d’un hallux valgus ne se mesure pas uniquement à l’œil nu. Selon les données épidémiologiques publiées par l’Assurance Maladie, cette pathologie concernerait 30 % de la population âgée et débute dans 90 % des cas entre 40 et 50 ans. La classification médicale repose sur des mesures radiographiques précises qui déterminent l’angle de déviation entre le premier métatarsien et la phalange du gros orteil.
Cette mesure objective permet aux chirurgiens orthopédistes de situer la déformation sur une échelle à trois niveaux. Chaque stade correspond à des mécanismes anatomiques distincts et à des stratégies de prise en charge différentes. Comprendre ces seuils vous aide à identifier le moment où une simple surveillance ne suffit plus.
Le stade léger se caractérise par un angle de déviation inférieur à 20 degrés. À ce niveau, l’articulation métatarso-phalangienne reste emboîtée correctement, même si le gros orteil commence à s’incliner vers le deuxième. La plupart des personnes ne ressentent aucune douleur à ce stade, et la bosse sur le côté du pied reste discrète. Vous remarquez une légère saillie osseuse qui commence à frotter dans certaines chaussures étroites, mais vous pouvez encore porter tous vos modèles habituels sans inconfort majeur. Le traitement médical reste conservateur : chaussage adapté à bout large, semelles orthopédiques sur mesure, exercices de mobilisation articulaire. Ces mesures visent à ralentir l’évolution, car aucun traitement non chirurgical ne corrige définitivement la déformation osseuse.
Entre 20 et 40 degrés de déviation, la déformation entre dans sa phase modérée. Le gros orteil commence à entrer en conflit avec le deuxième orteil, le poussant parfois vers le haut. L’articulation se désaxe progressivement, la capsule articulaire se distend et une inflammation chronique peut apparaître. Les signes fonctionnels deviennent plus marqués : douleur en fin de journée, difficulté à trouver des chaussures confortables, rougeur et chaleur locale lors des phases inflammatoires. Comptez généralement sur une évolution progressive si aucune action n’est entreprise. À ce stade, la surveillance médicale devient indispensable pour anticiper le basculement vers un stade sévère.
Au-delà de 40 degrés de déviation, comme le souligne cette revue narrative publiée dans PubMed Central en 2025, le stade sévère s’accompagne d’anomalies structurelles multiples : déformation en varus du premier métatarsien, pronation de l’hallux, risque d’arthrose de l’articulation métatarso-phalangienne, griffe des orteils latéraux, névrome de Morton.
L’articulation peut se luxer partiellement, voire totalement. Le gros orteil passe parfois sous ou sur le deuxième orteil, créant des zones de conflit permanentes. Les durillons plantaires se multiplient sous les têtes métatarsiennes latérales, car le transfert d’appui modifie l’équilibre du pied entier. À ce stade, le simple fait de marcher 15 minutes devient éprouvant. Le chaussage normal s’avère impossible, et même les modèles extra-larges provoquent des frottements douloureux.
Le récapitulatif ci-dessous compare les trois stades selon leurs critères anatomiques, symptomatiques et fonctionnels. Ces repères vous permettent de situer votre déformation par rapport aux seuils médicaux reconnus.
| Critère | Léger | Modéré | Sévère |
|---|---|---|---|
| Angle de déviation | Moins de 20° | Entre 20° et 40° | Plus de 40° |
| Douleur | Absente ou occasionnelle | Présente en fin de journée | Permanente, y compris au repos |
| Chaussage | Normal sans contrainte | Nécessite modèles larges | Impossible avec chaussures fermées |
| Complications | Aucune | Bursite, début conflit 2ᵉ orteil | Orteils en griffe, arthrose, métatarsalgie |
| Indication chirurgicale | Surveillance annuelle | Envisagée si échec traitement médical | Fortement recommandée |
Quand la douleur signe le basculement vers l’invalidité
La présence et l’intensité de la douleur constituent le critère décisionnel majeur pour évaluer le caractère invalidant d’un hallux valgus. Contrairement à une croyance répandue, l’angle de déviation ne détermine pas à lui seul la nécessité d’une intervention. Certains patients supportent très bien une déformation à 35 degrés tandis que d’autres souffrent intensément avec un angle modéré de 25 degrés.
Les chirurgiens orthopédistes différencient deux types de douleurs aux mécanismes distincts. La douleur mécanique survient principalement lors du chaussage ou en fin de journée après une station debout prolongée : elle témoigne du frottement de la saillie osseuse contre la chaussure et disparaît au repos. La douleur inflammatoire, en revanche, persiste même pieds nus, vous réveille parfois la nuit et s’accompagne de rougeur et de chaleur locale. Cette seconde forme signale une souffrance articulaire profonde qui justifie une évaluation rapide. Pour mieux comprendre les mécanismes et les options thérapeutiques disponibles face à cette pathologie invalidante, l’opération des oignons fait aujourd’hui l’objet de techniques mini-invasives qui transforment radicalement les suites post-opératoires.
Prenons le cas fréquent d’une femme de 55 ans qui consulte après trois ans de gêne croissante. La douleur est d’abord apparue uniquement dans ses escarpins professionnels, puis s’est étendue à toutes ses chaussures fermées. Depuis six mois, elle ressent une brûlure même en pantoufles le soir. Ce basculement d’une douleur mécanique vers une douleur inflammatoire chronique marque souvent le moment où le traitement conservateur ne suffit plus. Les infiltrations de corticoïdes peuvent soulager temporairement, mais la répétition des crises témoigne d’une évolution irréversible.
Le piège de la douleur qui disparaît : Si votre hallux valgus était douloureux et que la douleur a soudainement disparu sans traitement, consultez rapidement. Cette amélioration apparente peut indiquer une rupture de la capsule articulaire, aggravant paradoxalement la déformation et accélérant l’usure du cartilage.
Les observations cliniques montrent qu’une douleur invalidante se caractérise par plusieurs critères cumulatifs : elle persiste au-delà de trois mois malgré le port de chaussures adaptées, elle limite vos déplacements quotidiens à moins de 30 minutes de marche continue, elle nécessite la prise régulière d’antalgiques et elle modifie votre posture avec apparition de douleurs compensatoires au genou ou à la hanche. Lorsque ces quatre éléments sont réunis, le seuil d’invalidité fonctionnelle est franchi.
L’erreur la plus fréquente consiste à attendre que la douleur devienne insupportable avant de consulter. L’observation clinique montre qu’un délai fréquemment observé de 12 à 24 mois s’écoule entre l’apparition d’une douleur chronique et la première consultation spécialisée. Durant cette période d’attente, des complications secondaires irréversibles peuvent se développer. Pour limiter les frottements et ralentir l’aggravation durant cette phase, le choix de chaussures adaptées à l’hallux valgus constitue une mesure préventive essentielle, même si elle ne corrige pas la déformation osseuse sous-jacente.

Les complications qui rendent l’hallux valgus réellement handicapant
L’invalidité d’un hallux valgus ne dépend pas uniquement de la déformation initiale du gros orteil, mais surtout des complications secondaires qui se développent progressivement. Ces atteintes en cascade transforment une gêne localisée en handicap fonctionnel global du pied. La temporalité de cette évolution varie selon l’âge, le poids, l’activité physique et la morphologie du pied, mais suit généralement un schéma prévisible.
Prenons le cas typique d’un hallux valgus modéré non traité chez une personne active de 50 ans. La première complication apparaît sous forme de bursite chronique dans les 6 à 18 mois suivant l’apparition de douleurs régulières. Entre 12 et 24 mois, le report d’appui commence à déformer les orteils latéraux. Enfin, au-delà de 24 à 48 mois d’évolution, l’arthrose métatarso-phalangienne s’installe de manière irréversible. Cette chronologie explique pourquoi une consultation rapide dès l’apparition de symptômes persistants limite considérablement les dommages à long terme.
La bursite métatarso-phalangienne correspond à l’inflammation de la bourse séreuse qui enveloppe l’articulation du gros orteil. Cette structure anatomique joue normalement un rôle d’amortisseur entre l’os et la peau. Lorsque la saillie osseuse frotte de manière répétée contre la chaussure, la bourse s’enflamme et gonfle, créant la bosse rouge et douloureuse caractéristique. Les signes cliniques sont facilement reconnaissables : rougeur localisée sur le côté interne du pied, chaleur au toucher, gonflement visible qui accentue la proéminence, douleur vive au moindre contact. Cette inflammation peut devenir chronique avec des phases d’accalmie et de réactivation. Chaque nouvelle crise inflammatoire fragilise davantage la capsule articulaire et accélère la déformation.
La déviation du gros orteil provoque fréquemment un report de charge sur les orteils latéraux, pouvant entraîner leur déformation progressive en griffe. Le deuxième orteil subit la pression directe du gros orteil qui le pousse vers le haut. Progressivement, il se recroqueville avec une flexion permanente de l’articulation interphalangienne. Cette position anormale crée des zones de frottement sur le dessus de l’orteil avec formation de cors dorsaux douloureux. Le troisième et le quatrième orteil subissent également les conséquences du transfert d’appui. Les têtes métatarsiennes correspondantes s’enfoncent davantage dans le sol à chaque pas, créant des durillons plantaires épais et douloureux appelés métatarsalgies de transfert. Certains patients décrivent cette sensation comme une marche sur des cailloux permanente.
Selon la fiche d’information SOFCOT destinée aux patients, l’arthrose de l’articulation métatarso-phalangienne représente la complication terminale d’un hallux valgus sévère non opéré. La désaxation chronique de l’articulation entraîne une usure progressive et irréversible du cartilage articulaire. Cette détérioration se produit car les surfaces articulaires ne s’affrontent plus correctement, concentrant les contraintes mécaniques sur des zones réduites.
Les symptômes de l’arthrose diffèrent nettement de la douleur inflammatoire :
- Raideur matinale de l’articulation nécessitant plusieurs minutes de dérouillage
- Craquements perceptibles lors des mouvements
- Diminution progressive de l’amplitude articulaire rendant la propulsion du pas difficile
- Douleur sourde et profonde accentuée par le froid et l’humidité
À ce stade avancé, la simple correction de la déviation ne suffit plus. Le traitement chirurgical nécessite souvent une arthrodèse métatarso-phalangienne, c’est-à-dire une fusion définitive de l’articulation pour supprimer la douleur, au prix d’une perte de mobilité.
-
Bursite chronique avec phases inflammatoires récurrentes, douleur croissante au chaussage, rougeur et chaleur locale
-
Déformations en cascade : orteils latéraux en griffe, métatarsalgie de transfert avec durillons plantaires douloureux
-
Arthrose métatarso-phalangienne irréversible : raideur articulaire, limitation mobilité, douleurs permanentes même au repos
Les critères médicaux déclenchant l’indication opératoire
La décision chirurgicale ne repose jamais sur un seul paramètre isolé. Les chirurgiens orthopédistes évaluent une combinaison de cinq critères objectifs avant de poser l’indication opératoire. Cette approche multifactorielle évite les interventions inutiles sur des hallux valgus asymptomatiques tout en identifiant les situations où la chirurgie devient médicalement justifiée.
Le premier critère reste l’angle de déviation mesuré sur une radiographie en charge du pied. Un angle supérieur à 40 degrés place le patient dans la zone sévère où les complications se développent rapidement. Le deuxième critère concerne la douleur résistante aux traitements conservateurs bien conduits pendant au moins trois mois : chaussage adapté, semelles orthopédiques sur mesure, anti-inflammatoires lors des crises, kinésithérapie de mobilisation. Le troisième critère évalue le retentissement fonctionnel objectif : impossibilité de marcher plus de 30 minutes sans douleur, renoncement à des activités professionnelles ou de loisirs, troubles de l’équilibre liés aux compensations posturales.
Le quatrième critère examine les complications secondaires déjà installées : bursite chronique récidivante malgré les infiltrations, orteils en griffe nécessitant une correction associée, métatarsalgie de transfert invalidante, début d’arthrose articulaire visible à la radiographie. Enfin, le cinquième critère prend en compte l’âge et les attentes du patient : une personne active de 55 ans avec un hallux valgus modéré douloureux bénéficiera davantage d’une intervention précoce qu’une personne sédentaire de 80 ans présentant une déformation identique mais peu symptomatique.
- Douleur au repos persistante et gros orteil passant sous ou sur le deuxième orteil :
Consultation rapide dans le mois suivant. Votre stade est probablement sévère avec risque de complications irréversibles. Un bilan radiologique et une évaluation chirurgicale s’imposent pour éviter l’installation d’une arthrose articulaire.
- Douleur uniquement au chaussage avec bosse visible rouge et gonflée :
Consultation programmée dans les deux à trois mois. Un bilan podologue initial permettra d’obtenir des semelles adaptées et une radiographie mesurera l’angle exact. Cette étape déterminera si un traitement conservateur suffit ou si une surveillance chirurgicale devient nécessaire.
- Légère bosse sans douleur et aucune déformation des orteils adjacents :
Surveillance annuelle recommandée. Privilégiez un chaussage à bout large et évitez les talons supérieurs à 4 centimètres. Consultez dès l’apparition de douleurs régulières ou d’une aggravation visible de la déformation.
- Antécédent familial mais absence totale de symptômes actuels :
Prévention active conseillée. Un bilan podologue préventif tous les deux ans permet de détecter précocement une éventuelle déformation débutante. Les conseils de chaussage et la surveillance régulière limitent considérablement le risque d’évolution rapide.
Pourquoi la chirurgie mini-invasive change la donne
Les progrès techniques récents en chirurgie orthopédique ont radicalement transformé la prise en charge de l’hallux valgus sévère. Les anciennes techniques à ciel ouvert nécessitaient de larges incisions avec dissection étendue des tissus mous, entraînant des douleurs post-opératoires importantes et des délais de récupération de 8 à 12 semaines. Les techniques percutanées actuelles, réalisées par de petites incisions millimétriques, préservent les structures anatomiques et réduisent considérablement les suites opératoires.
La chirurgie mini-invasive permet aujourd’hui une correction précise de la déformation avec appui immédiat dans une chaussure médicale spécifique. Les patients marchent dès le lendemain de l’intervention, ce qui limite la fonte musculaire et les complications thromboemboliques. Les délais de récupération se situent généralement entre 4 et 6 semaines pour reprendre une marche normale, contre 8 à 12 semaines avec les techniques classiques. Les cicatrices mesurent moins d’un centimètre et deviennent quasiment invisibles après quelques mois.
Ces avancées techniques s’inscrivent dans les progrès en orthopédie pour les patients, qui transforment la prise en charge des pathologies du pied en réduisant drastiquement l’impact de l’intervention sur le quotidien.
Pour mieux comprendre les mécanismes précis expliquant les temps de récupération en chirurgie mini-invasive, un article dédié détaille les protocoles post-opératoires optimisés et les innovations instrumentales qui permettent ces résultats.
Un hallux valgus sans douleur doit-il être opéré ?
Non systématiquement. L’indication opératoire repose sur la douleur résistante aux traitements conservateurs, les complications secondaires comme les orteils en griffe ou l’arthrose débutante, et le retentissement fonctionnel quotidien. Un hallux valgus asymptomatique, même avec un angle important, justifie une surveillance régulière mais pas une intervention préventive. La décision se prend au cas par cas selon votre âge, votre niveau d’activité et vos attentes.
À partir de quel angle la chirurgie devient-elle obligatoire ?
Il n’existe pas d’angle seuil déclenchant automatiquement la chirurgie. Un angle supérieur à 40 degrés définit le stade sévère et justifie souvent l’opération si des douleurs ou complications apparaissent, mais la décision reste multifactorielle. Certains patients conservent un hallux valgus à 45 degrés parfaitement toléré pendant des années, tandis que d’autres souffrent intensément avec une déformation modérée à 30 degrés. Le chirurgien évalue l’ensemble des critères cliniques, radiologiques et fonctionnels avant de poser l’indication.
La chirurgie mini-invasive est-elle aussi efficace que la technique classique ?
Les études comparatives récentes montrent des résultats fonctionnels équivalents entre chirurgie percutanée mini-invasive et techniques à ciel ouvert, avec l’avantage décisif de suites post-opératoires allégées. Les patients bénéficient de moins de douleur grâce aux incisions millimétriques, d’une récupération plus rapide avec reprise de la marche normale en 4 à 6 semaines contre 8 à 12 semaines, et de cicatrices quasiment invisibles. Le taux de complications reste comparable, voire inférieur selon les séries chirurgicales.
Peut-on rechuter après une opération réussie ?
Le risque de récidive existe mais reste limité, généralement compris entre 5 et 15 % selon les études à long terme. Ce risque augmente si les facteurs prédisposants persistent après l’intervention : port régulier de chaussures inadaptées à talons hauts ou à bout étroit, anomalie anatomique non corrigée comme un pied plat sévère, non-respect des consignes post-opératoires durant la phase de consolidation osseuse. Le choix de la technique chirurgicale adaptée à votre type de déformation et le suivi rigoureux des recommandations post-opératoires minimisent considérablement ce risque.
Combien de temps entre l’apparition des symptômes et l’aggravation sévère ?
L’évolution varie considérablement d’un patient à l’autre selon l’âge, le poids, le niveau d’activité et la morphologie du pied. En moyenne, un hallux valgus modéré peut évoluer vers un stade sévère en 2 à 5 ans, mais certaines déformations restent stables pendant une décennie tandis que d’autres s’aggravent rapidement en 18 mois. Les hallux valgus juvéniles apparaissant avant 20 ans progressent généralement plus vite. Cette variabilité importante justifie un suivi médical régulier dès l’apparition de symptômes pour adapter la stratégie thérapeutique au rythme réel d’évolution.
La décision de recourir à la chirurgie pour un hallux valgus repose sur une évaluation globale et personnalisée de votre situation médicale. Aucun critère isolé ne suffit à lui seul pour poser l’indication : l’angle de déviation, l’intensité de la douleur, les complications secondaires, le retentissement fonctionnel et vos attentes personnelles doivent être pesés ensemble par un chirurgien spécialisé. Cette approche multifactorielle garantit que l’intervention n’est proposée que lorsqu’elle apporte un bénéfice réel et mesurable.
Face à l’apparition de symptômes persistants ou à l’aggravation visible de votre déformation, une consultation spécialisée permet d’objectiver précisément votre stade et d’anticiper les complications évitables. Plus le diagnostic est posé tôt, plus les options thérapeutiques restent ouvertes et moins les atteintes secondaires risquent de devenir irréversibles. L’action immédiate commence par une évaluation médicale rigoureuse qui pose les bases d’une prise en charge adaptée à votre cas spécifique.
- Observez la présence de douleurs au repos ou de réveils nocturnes : ce signe indique une inflammation articulaire nécessitant une consultation rapide
- Vérifiez si votre gros orteil pousse ou chevauche le deuxième orteil : cette déformation marque le passage vers un stade sévère
- Consultez un podologue pour un bilan initial avec mesure radiographique de l’angle exact avant 3 mois si douleurs régulières
- Privilégiez dès maintenant un chaussage à bout large et évitez les talons supérieurs à 4 centimètres pour limiter la progression
- Documentez l’évolution de votre déformation par des photos datées tous les 6 mois pour objectiver l’aggravation lors des consultations
Limites de ce guide :
- Ce guide ne remplace pas un examen clinique personnalisé par un chirurgien orthopédiste spécialisé en chirurgie du pied
- Les angles et mesures mentionnés sont des moyennes issues de classifications médicales : chaque cas nécessite une évaluation radiologique individuelle
- Les délais d’évolution varient considérablement selon votre âge, votre poids, votre niveau d’activité physique et vos antécédents familiaux
- Seul un praticien peut poser l’indication opératoire en tenant compte de votre situation globale et de vos attentes personnelles
Risques médicaux explicites en l’absence de traitement adapté :
- Risque d’aggravation irréversible avec installation d’une arthrose métatarso-phalangienne si hallux valgus sévère non opéré
- Risque de déformation en cascade des orteils latéraux (orteils en griffe) liée au report d’appui prolongé sur les têtes métatarsiennes externes
- Risque de rupture capsulaire articulaire rendant la chirurgie corrective plus complexe si l’intervention est trop tardive
Professionnels à consulter : Chirurgien orthopédiste spécialisé en chirurgie du pied ou podologue pour bilan initial et orientation thérapeutique.