
Vous ressentez une gêne au genou depuis plusieurs semaines, une raideur à la hanche le matin qui vous empêche de marcher normalement, ou une douleur qui s’intensifie quand vous montez les escaliers. Face à ces symptômes, une question revient : faut-il consulter un orthopédiste maintenant, ou attendre que cela passe ? Cette hésitation est légitime, et vous n’êtes pas seul à vous la poser. Pourtant, certains signaux ne trompent pas et méritent une évaluation spécialisée pour éviter qu’une pathologie articulaire ne s’aggrave. Comprendre les critères qui justifient une consultation orthopédique vous permet de prendre une décision éclairée, sans culpabiliser ni retarder une prise en charge nécessaire.
Vos 3 repères avant de consulter un orthopédiste :
- Douleur persistante depuis plus de trois semaines malgré le repos
- Limitation de mobilité impactant vos activités quotidiennes (marche, escaliers, travail)
- Signes inflammatoires visibles (gonflement, rougeur, chaleur locale)
La douleur articulaire, un signal que votre corps envoie
La douleur au genou ou à la hanche n’est pas une fatalité liée à l’âge ou à l’usure normale du corps. Elle constitue un mécanisme d’alerte que votre organisme active pour signaler un dysfonctionnement articulaire qui nécessite attention. Contrairement à une idée reçue, attendre que la douleur disparaisse d’elle-même peut parfois aggraver la situation, notamment lorsque des structures anatomiques comme les ménisques ou les ligaments sont concernées.
Chercher à comprendre ce qui se passe, c’est déjà prendre soin de votre santé. Les praticiens constatent régulièrement que les patients qui consultent tôt bénéficient d’options thérapeutiques conservatrices plus nombreuses, là où un retard de prise en charge réduit progressivement ces possibilités. L’orthopédie moderne privilégie justement les approches non chirurgicales (rééducation, infiltrations, médicaments) avant d’envisager une intervention, mais encore faut-il diagnostiquer la pathologie à temps.
Consulter précocement n’est jamais déranger pour rien : Les données des sociétés savantes d’orthopédie montrent que l’erreur la plus fréquente reste la consultation trop tardive, lorsque la pathologie est déjà à un stade avancé. Un diagnostic précoce améliore significativement le pronostic des pathologies articulaires en permettant d’envisager davantage d’options thérapeutiques conservatrices.
Pour illustrer cette réalité, prenons le cas d’un patient de 55 ans présentant une douleur progressive au genou depuis six mois, pensant initialement qu’il s’agissait d’une simple douleur liée à l’âge. Lorsque la gêne a fini par limiter son travail nécessitant une station debout prolongée, la consultation orthopédique a révélé une lésion méniscale dégénérative. La prise en charge a été adaptée, mais les options conservatrices étaient déjà réduites par rapport à une détection plus précoce. Cette situation illustre pourquoi identifier rapidement les critères justifiant une consultation spécialisée reste déterminant.
Les critères qui justifient un rendez-vous en orthopédie
Plusieurs critères objectifs permettent d’évaluer la nécessité de consulter un orthopédiste, sans se fier uniquement à l’intensité de la douleur. Ces repères combinent la durée des symptômes, leur évolution, l’impact sur votre quotidien et la présence de signes cliniques particuliers. Hiérarchiser ces éléments vous aide à décider si la situation mérite une évaluation spécialisée rapide ou peut encore attendre quelques semaines avec surveillance.
Face à ces critères, l’évaluation par un praticien spécialisé devient indispensable pour identifier avec précision la pathologie en cause. Une approche structurée en chirurgie orthopédique permet aujourd’hui de combiner examen clinique approfondi, analyse d’imagerie de pointe et proposition de solutions thérapeutiques adaptées à chaque situation, qu’elles soient conservatrices ou chirurgicales. Cette consultation spécialisée constitue la première étape vers un diagnostic fiable et un traitement personnalisé.
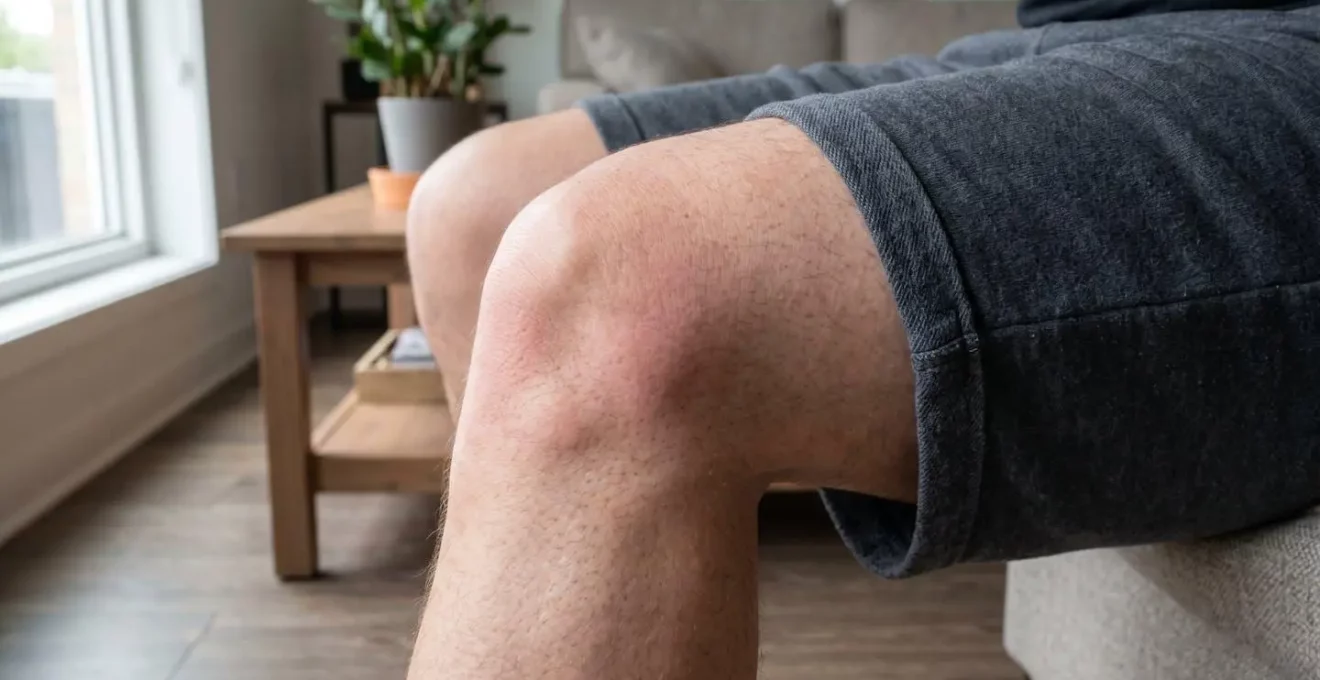
Une douleur articulaire qui ne régresse pas après plusieurs semaines malgré le repos mérite une évaluation médicale. Si votre genou ou votre hanche vous fait souffrir durablement sans amélioration malgré le repos et les mesures conservatrices simples, cette persistance constitue un repère clinique pertinent pour envisager une consultation spécialisée. L’évolution progressive de la douleur, qui s’intensifie au fil des jours ou des semaines, représente un signal d’alerte plus significatif qu’une gêne stable qui reste supportable.
La récurrence des épisodes douloureux doit également retenir votre attention. Si vous ressentez une douleur mécanique (qui apparaît à l’effort et diminue au repos) de manière répétée lors d’activités spécifiques comme la course, la montée d’escaliers ou simplement la marche, cela suggère une sollicitation anormale de l’articulation qui nécessite investigation.
L’incapacité à réaliser certains mouvements que vous effectuiez auparavant sans difficulté constitue un critère décisionnel majeur. Concrètement, si vous ne parvenez plus à vous accroupir complètement, si votre genou coince ou bloque lors de certaines flexions, ou si votre hanche est raide au point de limiter la marche ou le chaussage, ces limitations fonctionnelles justifient une consultation orthopédique sans délai.
L’impact sur vos activités professionnelles ou personnelles fournit également un indicateur objectif. Lorsque la douleur vous empêche de travailler normalement, oblige à modifier vos trajets quotidiens, ou vous contraint à renoncer à des activités que vous appréciez (jardinage, randonnée, sport), la situation mérite une évaluation spécialisée pour identifier la cause et proposer des solutions adaptées.
La présence de signes inflammatoires associés à la douleur articulaire justifie une évaluation médicale sans délai. Un gonflement visible de l’articulation, une sensation de chaleur locale, une rougeur cutanée ou une augmentation rapide du volume de l’articulation signalent un processus inflammatoire actif qui nécessite investigation. Ces manifestations cliniques orientent vers des pathologies spécifiques (bursite, arthrite inflammatoire, infection) qui requièrent une prise en charge ciblée.
D’autres symptômes doivent également alerter : des craquements articulaires douloureux (à distinguer des simples bruits articulaires sans douleur, fréquents et souvent bénins), une instabilité de l’articulation avec sensation de dérobement, ou encore une boiterie progressive qui modifie votre démarche naturelle. Ces signes traduisent généralement une atteinte structurelle qu’un examen clinique orthopédique permettra de caractériser précisément.
- Si vous êtes sportif régulier (plus de trois heures par semaine) :
Une douleur mécanique survenant après l’effort, associée à une sensation d’instabilité articulaire, doit vous inciter à consulter rapidement. Le risque de lésion ligamentaire ou méniscale justifie une évaluation précoce pour adapter votre pratique sportive et éviter l’aggravation.
- Si vous avez plus de 60 ans avec un mode de vie plutôt sédentaire :
Une raideur matinale persistante, accompagnée de douleurs lors de la marche qui s’accentuent progressivement, suggère une possible arthrose débutante. Consulter si ces symptômes persistent au-delà de trois semaines permet d’envisager des traitements conservateurs efficaces.
- Si votre activité professionnelle implique station debout prolongée ou port de charges :
Une douleur qui limite directement votre capacité de travail, vous oblige à adapter vos gestes professionnels ou génère une gêne importante dans les escaliers justifie une consultation pour prévenir l’aggravation et maintenir votre activité professionnelle.
- Dans tous les cas, quel que soit votre profil :
Un blocage articulaire complet et soudain, une impossibilité totale de mise en charge, une déformation visible de l’articulation ou une fièvre associée à la douleur articulaire nécessitent une consultation en urgence.
Signes nécessitant une consultation en urgence :
- Blocage articulaire complet et soudain rendant tout mouvement impossible
- Impossibilité totale de poser le pied au sol ou de supporter le poids du corps
- Déformation visible et brutale de l’articulation suite à un traumatisme
- Fièvre associée à la douleur articulaire (risque infectieux)
Genou et hanche : identifier la source de votre douleur
Le genou et la hanche, bien que tous deux sollicités lors de la marche et des mouvements quotidiens, présentent des particularités anatomiques distinctes qui orientent le diagnostic. Le genou constitue une articulation complexe combinant trois compartiments (fémoro-tibial interne, externe et fémoro-patellaire) ainsi que des structures ligamentaires et méniscales fragiles. La hanche, articulation coxo-fémorale de type sphéroïde, assure la mobilité et la stabilité du bassin mais reste particulièrement exposée aux pathologies dégénératives comme l’arthrose chez les adultes de plus de 50 ans.
Les pathologies du genou incluent fréquemment les lésions méniscales (déchirures du cartilage amortisseur), les ruptures ligamentaires (notamment du ligament croisé antérieur chez les sportifs), l’arthrose (gonarthrose) qui touche progressivement les cartilages articulaires, et les tendinopathies rotuliennes. Pour la hanche, les affections courantes regroupent la coxarthrose (usure du cartilage de la hanche), les conflits fémoro-acétabulaires (anomalie morphologique limitant la mobilité), les bursites trochantériennes (inflammation d’une bourse séreuse) et plus rarement chez le sujet jeune, l’ostéonécrose de la tête fémorale.
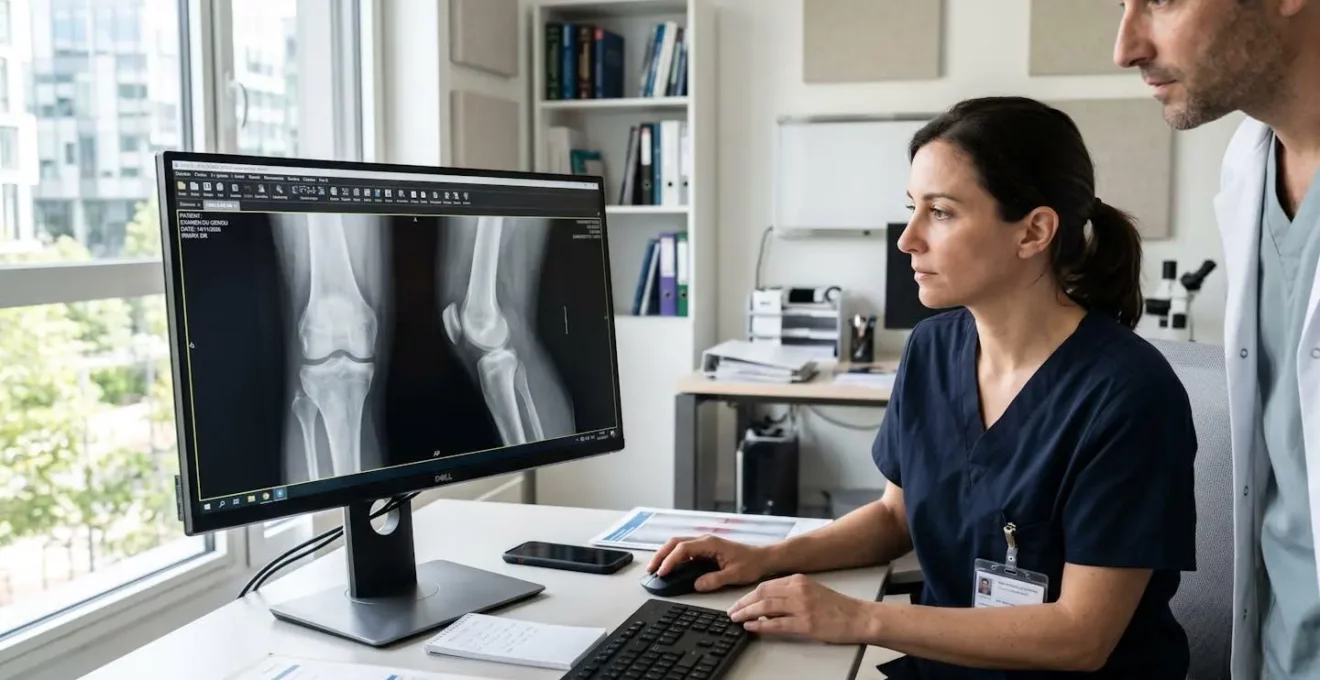
L’imagerie médicale joue un rôle déterminant dans le processus diagnostique après l’examen clinique. La radiographie standard constitue généralement le premier examen prescrit, permettant d’évaluer l’état des os, l’alignement articulaire et les signes d’arthrose. L’IRM (Imagerie par Résonance Magnétique) apporte une précision supérieure pour visualiser les tissus mous (ménisques, ligaments, tendons, cartilage), particulièrement utile lorsque l’on suspecte une lésion ligamentaire ou méniscale. Les progrès récents en la technologie en imagerie médicale permettent aujourd’hui des diagnostics de plus en plus affinés, réduisant ainsi les délais de prise en charge et améliorant la précision thérapeutique.
Comprendre ces spécificités aide à mieux appréhender le parcours diagnostique qui vous attend. Les données récentes issues de la croissance documentée des prothèses de genou en France révèlent une augmentation de 32,2 % des actes d’arthroplasties du genou entre 2012 et 2018, portée notamment par le vieillissement démographique et l’extension des indications aux patients plus jeunes et actifs. Cette évolution témoigne de la fréquence croissante des pathologies articulaires et souligne l’importance d’une prise en charge adaptée et précoce. La qualité des interventions orthopédiques fait d’ailleurs l’objet d’une surveillance nationale rigoureuse, comme en témoignent les indicateurs qualité 2024 publiés par la Haute Autorité de Santé qui mesurent notamment les complications thrombo-emboliques après pose de prothèse de genou et de hanche.
Les options thérapeutiques modernes, qu’elles soient conservatrices ou chirurgicales, ont considérablement progressé ces dernières années, réduisant notamment le temps de récupération en chirurgie orthopédique grâce aux techniques mini-invasives et robotiques.
Le tableau suivant compare les caractéristiques des pathologies courantes du genou et de la hanche selon quatre critères cliniques déterminants. Chaque ligne présente un aspect distinct (pathologies fréquentes, symptômes typiques, imagerie de première intention, population touchée) permettant d’orienter le diagnostic et de mieux comprendre les spécificités anatomiques de chaque articulation.
| Critère | Genou | Hanche |
|---|---|---|
| Pathologies fréquentes | Lésions méniscales, ruptures LCA, gonarthrose, tendinopathies | Coxarthrose, conflits fémoro-acétabulaires, bursites trochantériennes |
| Symptômes typiques | Blocages, instabilité, douleur à la montée/descente d’escaliers | Raideur matinale, douleur dans l’aine, limitation de la rotation |
| Imagerie de première intention | Radiographie du genou, puis IRM si suspicion lésion méniscale ou ligamentaire | Radiographie du bassin et de la hanche, IRM selon contexte clinique |
| Population principalement touchée | Sportifs (lésions traumatiques), population générale (arthrose) | Adultes de plus de 50 ans (arthrose), jeunes actifs (conflits morphologiques) |
De la prise de rendez-vous au diagnostic : votre parcours détaillé
Le parcours de soins coordonnés impose généralement de consulter d’abord votre médecin traitant avant d’accéder à un spécialiste orthopédiste. Cette règle, détaillée par l’Assurance Maladie sur le parcours de soins coordonnés, vise à optimiser votre remboursement. Cette étape permet d’obtenir une orientation médicale qui optimise votre remboursement (taux maximal de la Sécurité Sociale dans le parcours, réduit à 30 % hors parcours). Votre médecin traitant réalise un premier examen clinique, prescrit éventuellement des examens d’imagerie préliminaires (radiographie) et rédige un courrier d’orientation détaillant vos symptômes et antécédents médicaux.
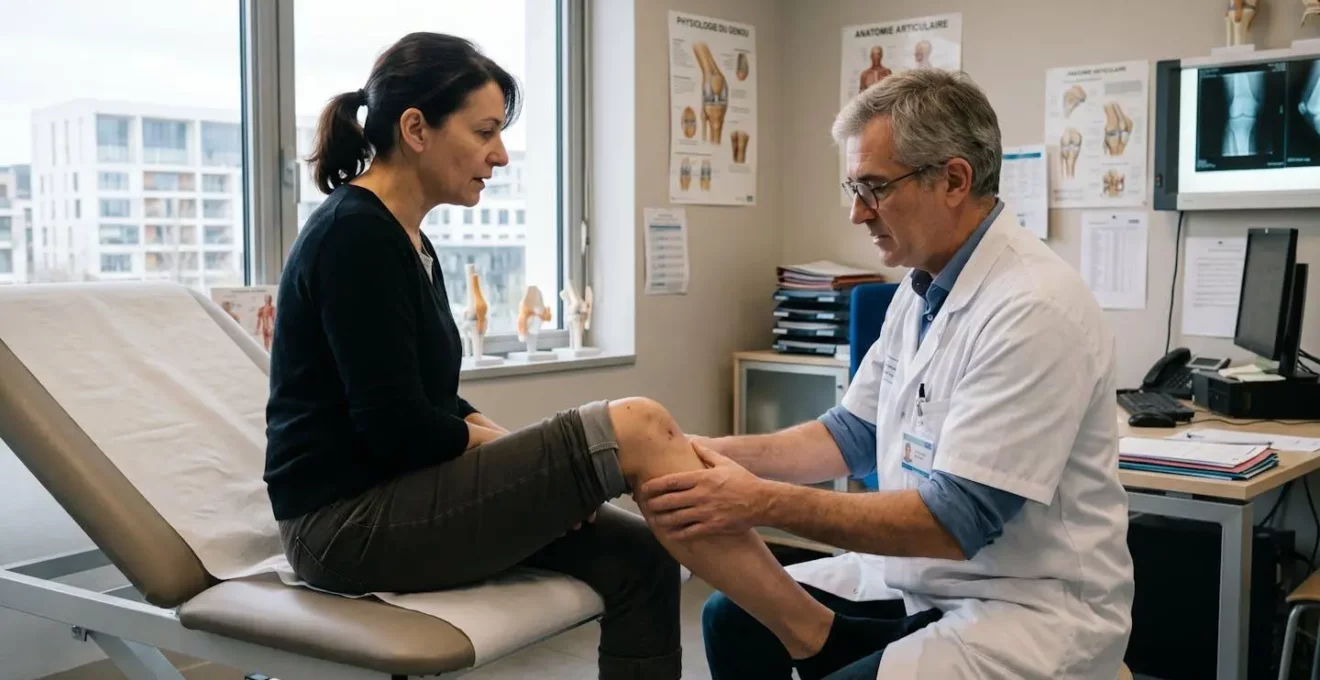
La consultation orthopédique elle-même se déroule généralement en plusieurs temps distincts. L’orthopédiste débute par un interrogatoire approfondi (anamnèse) portant sur l’historique de vos symptômes, leur évolution, les circonstances d’apparition et l’impact sur votre vie quotidienne. L’examen clinique qui suit combine des tests de mobilité articulaire, la palpation des structures anatomiques, l’évaluation de la stabilité ligamentaire et la recherche de points douloureux spécifiques.
Selon la complexité du cas clinique, le praticien peut également recourir à des examens complémentaires sophistiqués comme l’arthroscopie diagnostique des articulations lorsque l’imagerie standard ne suffit pas à caractériser précisément la lésion. Cette technique mini-invasive permet une visualisation directe des structures articulaires et, si nécessaire, une intervention thérapeutique immédiate dans le même temps opératoire.
Une fois le diagnostic établi, le praticien vous expose les différentes options thérapeutiques adaptées à votre pathologie. La chirurgie n’est pas systématique : de nombreuses pathologies articulaires se traitent efficacement de manière conservatrice par rééducation, infiltrations, médicaments anti-inflammatoires ou modifications d’activité. Lorsqu’une intervention chirurgicale est envisagée, le chirurgien détaille la technique proposée (arthroscopie, chirurgie mini-invasive, prothèse), les bénéfices attendus, les risques potentiels et les suites opératoires. Beaucoup d’interventions orthopédiques se réalisent désormais en ambulatoire, permettant un retour à domicile le jour même avec un suivi digital optimisé pour maintenir le lien patient-praticien.
- Documents à apporter : Carte Vitale, carte mutuelle, ordonnance du médecin traitant si orientation
- Examens antérieurs : radiographies, IRM ou comptes rendus d’imagerie déjà réalisés
- Liste des traitements en cours : médicaments actuels, infiltrations déjà reçues, séances de kinésithérapie
- Historique préparé : date précise de début des symptômes, circonstances d’apparition (traumatisme ou progressif)
- Impact fonctionnel noté : activités quotidiennes limitées, gestes professionnels impossibles, loisirs abandonnés
- Questions clés à poser : diagnostic précis et pronostic, options thérapeutiques conservatrices versus chirurgicales
- Délais et récupération : temps d’attente avant traitement, durée prévisionnelle de récupération, arrêt de travail nécessaire
Vos questions sur la consultation orthopédique
Dois-je obligatoirement passer par mon médecin traitant avant de consulter un orthopédiste ?
Le passage par le médecin traitant est fortement recommandé pour bénéficier d’un remboursement optimal de votre consultation orthopédique. Dans le cadre du parcours de soins coordonnés, le taux de remboursement de la Sécurité Sociale atteint son maximum, alors qu’une consultation hors parcours voit ce taux réduit à 30 % du tarif de convention. Toutefois, en cas d’urgence orthopédique (traumatisme grave, blocage articulaire complet), vous pouvez consulter directement sans pénalité de remboursement. Les patients en affection de longue durée (ALD) peuvent également accéder directement aux spécialistes mentionnés sur leur protocole de soins.
Combien de temps dure une consultation orthopédique et que comprend-elle ?
Une consultation orthopédique complète dure généralement entre 20 et 40 minutes selon la complexité du cas. Elle comprend systématiquement un interrogatoire médical détaillé sur vos symptômes et leur évolution, un examen clinique approfondi avec tests de mobilité et de stabilité articulaire, l’analyse des examens d’imagerie déjà réalisés, et enfin l’explication du diagnostic avec présentation des options thérapeutiques. Le praticien vous remet ensuite un compte rendu écrit, prescrit si nécessaire des examens complémentaires (IRM, radiographies supplémentaires) et planifie le suivi ou le traitement adapté.
La consultation orthopédique est-elle remboursée par l’Assurance Maladie ?
Oui, la consultation orthopédique est prise en charge par l’Assurance Maladie, mais le taux de remboursement varie selon le secteur d’exercice du praticien et le respect du parcours de soins. Pour un médecin en secteur 1 consulté dans le parcours coordonné, le remboursement atteint 70 % du tarif de convention (après déduction de la participation forfaitaire d’un euro). En secteur 2, le praticien applique des honoraires libres avec dépassements, partiellement couverts selon votre complémentaire santé. Respecter le parcours de soins en passant d’abord par votre médecin traitant optimise systématiquement votre remboursement.
L’orthopédiste va-t-il forcément me proposer une opération chirurgicale ?
Non, contrairement à une idée reçue, la majorité des pathologies articulaires se traitent d’abord de manière conservatrice sans recourir à la chirurgie. L’orthopédie moderne privilégie systématiquement les approches non invasives : rééducation fonctionnelle avec kinésithérapie, infiltrations de corticoïdes ou d’acide hyaluronique, traitements médicamenteux anti-inflammatoires, modification des activités et adaptation ergonomique. La chirurgie n’est envisagée que lorsque ces traitements conservateurs ont été tentés sans succès suffisant, ou lorsque la pathologie (rupture ligamentaire complète, lésion méniscale instable) nécessite d’emblée une réparation chirurgicale pour éviter l’aggravation.
Quels examens d’imagerie médicale sont généralement prescrits par l’orthopédiste ?
La radiographie standard constitue l’examen de première intention, permettant d’évaluer l’état osseux, l’alignement articulaire et les signes d’arthrose. Si la radiographie ne suffit pas ou si le praticien suspecte une atteinte des tissus mous (ménisques, ligaments, tendons, cartilage), il prescrit une IRM qui offre une visualisation précise de ces structures. L’échographie peut être utilisée pour explorer certaines pathologies tendineuses ou détecter un épanchement articulaire. Plus rarement, un scanner (TDM) est demandé pour analyser finement des fractures complexes ou planifier une intervention chirurgicale. Le choix de l’examen dépend toujours de l’hypothèse diagnostique formulée après l’examen clinique.
Limites de ce guide :
- Ce guide ne remplace pas un examen médical personnalisé adapté à votre situation clinique spécifique
- Les symptômes décrits constituent des repères généraux qui peuvent varier considérablement selon les individus
- Chaque pathologie articulaire nécessite une évaluation par un professionnel de santé qualifié pour un diagnostic fiable
Risques en cas de retard de consultation :
- Risque d’aggravation lésionnelle si retard de diagnostic sur rupture ligamentaire ou méniscale (complications secondaires)
- Risque de chronicisation de la douleur en l’absence de prise en charge adaptée (sensibilisation centrale)
- Risque de complications post-traumatiques si consultation tardive après traumatisme articulaire (instabilité résiduelle)
En cas de doute sur vos symptômes : consultez votre médecin traitant ou un orthopédiste qualifié qui réalisera un examen clinique complet et adaptera les recommandations à votre situation personnelle.