Trois mois après un pivot raté au football, votre genou continue de se dérober lors des changements de direction. La douleur initiale a disparu, mais cette sensation d’instabilité persistante vous empêche de reprendre le sport et génère une anxiété quotidienne. Contrairement aux idées reçues, cette fragilité chronique ne résulte pas uniquement de la rupture du ligament croisé antérieur : dans plus de 75% des cas, d’autres structures du genou ont été lésées simultanément lors du traumatisme initial, créant une cascade de dommages invisibles qui expliquent pourquoi votre genou refuse de retrouver sa stabilité d’avant.
Cette fragilité mécanique persistante trouve son origine dans un phénomène encore mal compris par le grand public : la rupture du ligament croisé antérieur déclenche rarement une blessure isolée. Les contraintes extrêmes subies lors du traumatisme initial affectent simultanément plusieurs structures anatomiques, créant une instabilité multifactorielle que l’examen IRM standard ne détecte pas toujours complètement.
Comprendre les mécanismes anatomiques à l’origine de cette cascade lésionnelle permet d’anticiper les complications à long terme et d’orienter vers une prise en charge chirurgicale adaptée. Les avancées récentes en arthroscopie diagnostique révèlent des lésions associées méconnues qui conditionnent directement le pronostic fonctionnel du genou.
Les 3 clés pour comprendre l’instabilité durable :
- La rupture du LCA ne touche jamais une seule structure : plus de 75% des cas présentent des lésions méniscales ou ligamentaires associées
- Les lésions cachées (ramp lesions, racines méniscales) expliquent pourquoi l’instabilité persiste malgré la disparition de la douleur
- Un diagnostic complet par arthroscopie est indispensable pour détecter toutes les lésions et éviter l’arthrose précoce
Le mécanisme anatomique de l’instabilité après torsion
Prenons une situation classique : un sportif amateur effectue un changement de direction brutal, pied bloqué au sol. En une fraction de seconde, le fémur pivote alors que le tibia reste fixe, créant une torsion excessive de l’articulation. Le ligament croisé antérieur, structure centrale reliant le fémur au tibia, atteint instantanément sa limite de résistance et se rompt avec un craquement sec souvent audible.
Selon les résultats de cette étude prospective multicentrique sur la rupture du LCA, sur 166 patients ayant subi un traumatisme récent du genou, 86 présentaient une rupture confirmée du ligament croisé antérieur. Ces données cliniques révèlent un constat immédiat : l’atteinte du LCA expose systématiquement à une laxité articulaire qui compromet l’avenir fonctionnel du genou.
Le rôle biomécanique du ligament croisé antérieur consiste à empêcher le déplacement antérieur excessif du tibia par rapport au fémur. Lorsque cette structure se rompt, le tibia perd son principal point d’ancrage et peut glisser vers l’avant lors des mouvements de flexion ou de rotation. Cette translation anormale génère la sensation caractéristique de dérobement que vous ressentez en descendant les escaliers ou en tournant brusquement.
75%
Proportion de ruptures du ligament croisé antérieur s’accompagnant de lésions d’autres structures du genou (ligament antérolatéral, ménisques, racines méniscales)
La compréhension complète de cette instabilité nécessite une analyse approfondie de l’ensemble des structures articulaires lésées. Les travaux spécialisés sur le ligament croisé antérieur démontrent que la prise en charge optimale d’une rupture passe par l’identification systématique des lésions associées lors du bilan diagnostique. Cette approche globale permet d’adapter le traitement chirurgical en fonction de toutes les structures endommagées, et non uniquement du LCA isolé.
La complexité réside dans le fait que votre genou ne se stabilise jamais grâce à une seule structure isolée. Les ménisques, véritables amortisseurs fibrocartilagineux en forme de croissant, participent activement à la stabilité rotatoire en bloquant certains mouvements excessifs. Le ligament antérolatéral, structure longtemps méconnue située sur la face externe du genou, freine la rotation interne excessive du tibia.
Lorsque la torsion traumatique survient, ces structures subissent simultanément des contraintes mécaniques extrêmes. Dans la majorité des cas, elles ne sortent pas indemnes du traumatisme initial. Cette réalité anatomique explique pourquoi une simple reconstruction du ligament croisé antérieur ne suffit pas toujours à restaurer une stabilité complète si les lésions associées passent inaperçues.
Les lésions méniscales cachées qui prolongent l’instabilité
Les données de pratique clinique montrent que 22 à 75% des ruptures du ligament croisé antérieur s’accompagnent de lésions méniscales associées. Ce chiffre, issu de l’observation clinique systématique lors d’arthroscopies diagnostiques, révèle une réalité méconnue : votre instabilité persistante ne provient pas uniquement du LCA rompu, mais souvent d’un réseau complexe de structures fragilisées.
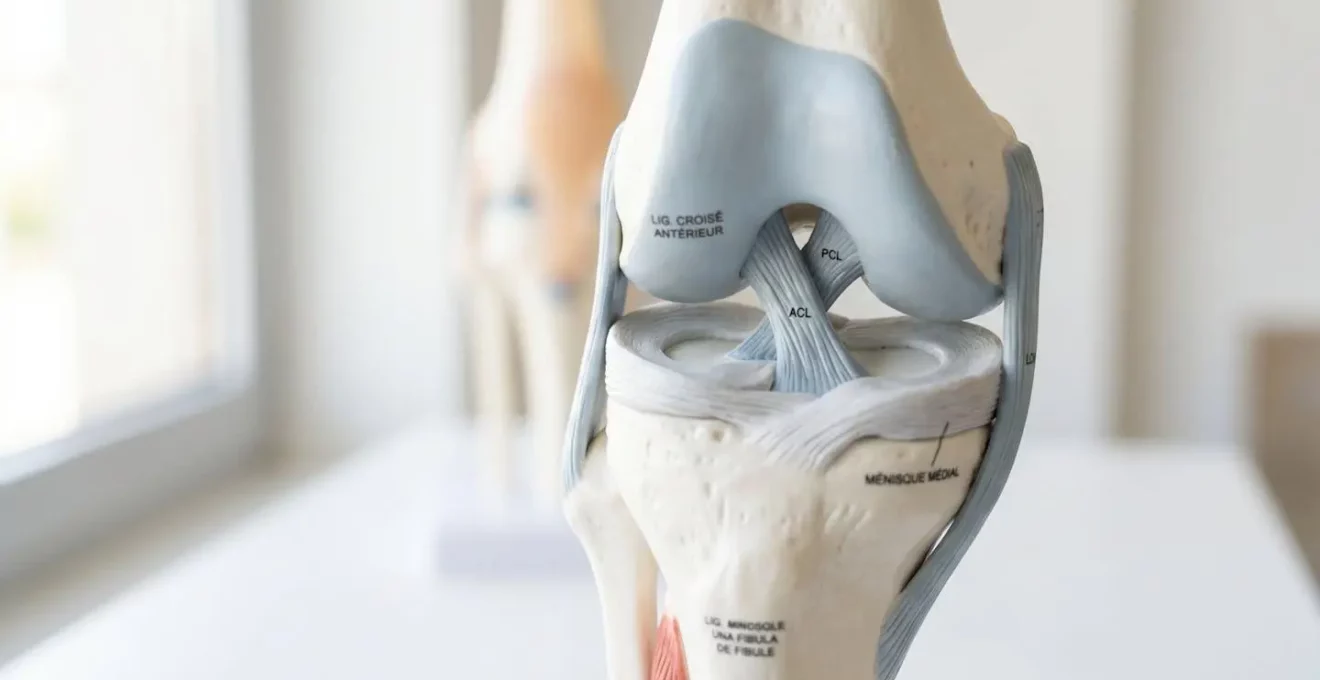
La pratique chirurgicale actuelle montre que le rôle de l’arthroscopie diagnostique est déterminant pour identifier ces lésions méniscales associées que l’imagerie conventionnelle ne détecte pas toujours. Cette exploration visuelle directe de l’articulation permet de repérer trois catégories principales de dommages méniscaux qui compromettent la stabilité à long terme.
Les ramp lesions désignent des déchirures du segment postérieur du ménisque interne, à l’endroit précis où ce fibrocartilage s’insère sur la capsule articulaire postéro-médiale. Cette zone anatomique échappe fréquemment au champ de vision des séquences IRM standards, créant un angle mort diagnostique problématique. L’observation clinique systématique lors d’arthroscopies diagnostiques révèle que les ramp lesions sont présentes dans environ 22% des ruptures du ligament croisé antérieur, et passent inaperçues lors du bilan d’imagerie initial dans près d’un cas sur trois. Elles expliquent pourquoi certains patients conservent une sensation d’instabilité résiduelle même après reconstruction du LCA : le ménisque interne lésé ne remplit plus sa fonction de butée contre la translation antérieure et la rotation interne excessive du tibia. L’approche postéro-médiale avec suture au crochet constitue la technique de référence pour réparer ces déchirures.
La racine du ménisque externe représente le point d’ancrage osseux de ce fibrocartilage sur le plateau tibial antérieur. Lorsque cette attache se déchire, le ménisque perd sa capacité à résister aux forces de compression et d’extrusion latérale. Selon les données de pratique chirurgicale, cette lésion est observée dans environ 15% des ruptures du LCA. Sans son ancrage solide, le ménisque s’échappe littéralement vers la périphérie de l’articulation lors des contraintes mécaniques, perdant ainsi son rôle d’amortisseur et de stabilisateur secondaire. Cette pathologie nécessite une réparation par tunnels trans-osseux pour rétablir l’insertion anatomique. Les données de suivi à moyen terme montrent qu’une racine méniscale non réparée accélère significativement la dégradation cartilagineuse, exposant à une arthrose prématurée dans les dix années suivant le traumatisme initial.
Face à une déchirure méniscale complexe, deux options thérapeutiques s’opposent : retirer la portion lésée (méniscectomie partielle) ou tenter une réparation par suture. Ce choix engage l’avenir articulaire du genou sur plusieurs décennies.
| Critère | Réparation méniscale (suture) | Méniscectomie partielle |
|---|---|---|
| Préservation tissulaire | Maximale : conservation du capital méniscal | Partielle : perte définitive de tissu |
| Risque arthrose à long terme | Faible (fonction amortissement préservée) | Élevé (usure cartilagineuse accélérée) |
| Impact carrière sportive | Maintien de la durée de carrière | Diminution durée et nombre de matchs |
| Complexité technique | Élevée (suture précise requise) | Faible (retrait de la zone lésée) |
La préférence actuelle de la chirurgie orthopédique moderne va clairement vers la réparation méniscale plutôt que l’ablation, chaque fois que les conditions anatomiques le permettent. Cette orientation thérapeutique s’appuie sur des données de suivi à long terme démontrant l’impact délétère de la perte de tissu méniscal sur l’évolution vers l’arthrose. Cependant, la réussite de cette stratégie conservatrice nécessite une détection précoce et exhaustive de toutes les lésions présentes, y compris celles invisibles à l’imagerie conventionnelle.
Attention aux lésions invisibles à l’IRM
Les ramp lesions (déchirures segment postérieur ménisque interne) et certaines lésions des racines méniscales sont difficilement détectables à l’IRM standard. Une exploration arthroscopique systématique lors de la reconstruction du LCA est indispensable pour ne pas passer à côté de ces lésions qui, non réparées, maintiennent l’instabilité et accélèrent l’arthrose.
Comment la torsion provoque-t-elle ces lésions multiples ?
Le genou fonctionne comme une charnière soumise à des contraintes mécaniques complexes. Lors d’un mouvement normal, il combine flexion, extension et une légère rotation dans des amplitudes physiologiques précises. Lorsque ces limites sont dépassées brutalement, les structures ligamentaires et méniscales subissent des forces de cisaillement et de traction qui excèdent leur résistance maximale.

Trois mécanismes traumatiques principaux expliquent pourquoi une torsion du genou déclenche cette cascade de lésions. Chacun génère un profil spécifique de dommages anatomiques en fonction de la position articulaire au moment du traumatisme et de l’intensité des forces appliquées.
L’hyperextension survient lorsque le genou est forcé au-delà de sa position d’extension complète, créant une ouverture excessive de l’articulation en avant. Ce mécanisme se produit typiquement lors d’une réception de saut déséquilibrée ou d’un blocage brutal de la jambe tendue. Dans cette configuration, le ligament croisé antérieur subit une tension extrême sur toute sa longueur. Les fibres ligamentaires s’étirent jusqu’au point de rupture, souvent en position proximale près de l’insertion fémorale. Simultanément, le ménisque externe se retrouve coincé entre le fémur et le tibia, exposant particulièrement sa racine antérieure à un cisaillement destructeur. Les données cliniques montrent que l’hyperextension génère fréquemment des lésions combinées LCA-ménisque externe, avec un taux de lésions associées supérieur à celui observé dans les autres mécanismes traumatiques.
Le pivot avec pied bloqué au sol constitue le mécanisme le plus fréquent de rupture du ligament croisé antérieur dans les sports de changement de direction. Lorsque le pied reste fixé au sol et que le corps pivote, le fémur tourne sur un tibia immobile, créant une torsion interne excessive. Cette rotation forcée met sous tension simultanée le LCA et le ligament antérolatéral. Comme le détaille ce travail biomécanique universitaire sur le rôle du ligament antérolatéral, l’instabilité rotatoire persistante après ligamentoplastie isolée du LCA s’explique par une lésion méconnue du ligament antérolatéral, important frein à la rotation interne. Ce mécanisme expose particulièrement le segment postérieur du ménisque interne à des contraintes en cisaillement. Les ramp lesions surviennent précisément dans ce contexte biomécanique, lorsque la rotation interne excessive arrache la jonction capsulo-méniscale postéro-médiale.
L’impact direct sur la face externe du genou, typique des sports de contact comme le rugby ou le football, projette le tibia vers l’intérieur alors que le fémur reste relativement stable. Cette translation forcée en valgus (genou vers l’intérieur) crée un étirement brutal des structures de la face interne et centrale. Dans ce scénario traumatique, le ligament croisé antérieur se rompt en association fréquente avec le ligament collatéral médial et le ménisque interne. Cette triade lésionnelle, historiquement décrite comme la « triade malheureuse », expose à une instabilité multidirectionnelle complexe nécessitant une réparation chirurgicale complète de toutes les structures atteintes. L’intensité du choc détermine l’ampleur des dégâts. Un impact modéré peut léser uniquement le LCA, tandis qu’un traumatisme violent détruit plusieurs stabilisateurs simultanément, expliquant la grande variabilité des tableaux cliniques observés après torsion du genou.
Diagnostic et détection des lésions associées
L’IRM constitue l’examen d’imagerie de référence pour confirmer une rupture du ligament croisé antérieur, avec une sensibilité supérieure à 90% pour cette lésion spécifique selon les études de validation diagnostique. Pourtant, cette performance diagnostique chute drastiquement lorsqu’il s’agit de détecter les lésions méniscales périphériques et les déchirures capsulaires associées.
Les séquences IRM standards peinent à visualiser le segment postérieur du ménisque interne en raison de limitations techniques liées à l’angle de coupe et à la résolution spatiale. Les ramp lesions, situées à la jonction entre le ménisque et la capsule articulaire postérieure, échappent ainsi au diagnostic dans environ 30% des cas selon les données d’imagerie comparées aux résultats arthroscopiques lorsqu’on se limite à l’imagerie seule.
Cette réalité explique pourquoi l’imagerie médicale en chirurgie orthopédique moderne s’appuie sur une approche diagnostique complémentaire combinant IRM pré-opératoire et exploration arthroscopique systématique. L’exploration arthroscopique systématique révèle entre 15 et 30% de lésions supplémentaires non détectées par l’IRM selon les séries chirurgicales publiées, particulièrement pour les structures situées en périphérie articulaire.
L’exploration arthroscopique systématique lors de la reconstruction du LCA suit un protocole rigoureux. Le chirurgien examine successivement tous les compartiments articulaires : rotulien, fémoro-tibial interne, fémoro-tibial externe, puis espace intercondylaire. Une attention particulière est portée au segment postérieur des ménisques via une approche postéro-médiale spécifique permettant de visualiser les zones inaccessibles en vision antérieure standard.
Selon les recommandations officielles de la Haute Autorité de Santé sur la prise en charge thérapeutique des lésions méniscales et des lésions isolées du ligament croisé antérieur du genou chez l’adulte, l’objectif consiste à établir des indications précises des ligamentoplasties de reconstruction du LCA en tenant compte de l’ensemble des lésions associées détectées lors du bilan diagnostique complet.
- Consultation spécialisée avec examen clinique complet (tests de Lachman, tiroir antérieur, pivot-shift)
- IRM du genou en séquences dédiées ligaments et ménisques
- Radiographies comparatives en appui pour évaluer l’axe et écarter une lésion osseuse associée
- Discussion avec le chirurgien sur la nécessité d’une arthroscopie diagnostique en cas de doute persistant
Le délai optimal entre le traumatisme initial et la reconstruction chirurgicale se situe généralement entre six et huit semaines. Cette période permet la récupération d’une mobilité articulaire complète et la disparition du gonflement post-traumatique, deux facteurs qui conditionnent le succès de la rééducation post-opératoire. Un bilan diagnostique précoce reste néanmoins recommandé pour identifier les lésions associées et planifier la stratégie thérapeutique optimale.
Prévenir l’instabilité chronique et l’arthrose précoce
L’absence de prise en charge d’une rupture du LCA peut favoriser une dégradation articulaire précoce, particulièrement lorsque des lésions méniscales associées restent non réparées. Le risque d’arthrose à quinze ans augmente significativement en cas de méniscectomie ou de lésions méniscales non traitées, l’usure du cartilage s’accélérant sous l’effet des contraintes mécaniques anormales.

La prévention primaire repose sur le renforcement des muscles stabilisateurs du genou et l’amélioration de la proprioception. Les programmes validés scientifiquement, comme le FIFA 11+ ou le PEP (Prevent injury and Enhance Performance), intègrent des exercices d’équilibre, de contrôle neuromusculaire et de renforcement excentrique des ischio-jambiers. Ces protocoles réduisent le risque de blessure du LCA de 30 à 50% chez les sportifs qui les appliquent régulièrement, d’après les méta-analyses d’efficacité.
Grâce aux progrès en orthopédie moderne, les reconstructions ligamentaires actuelles permettent des réparations plus précises et une meilleure préservation du capital articulaire, notamment par la réparation systématique des lésions méniscales associées plutôt que leur ablation.
- Si vous êtes sportif compétiteur pratiquant des sports de pivot-contact :
Lésions méniscales associées détectées ? → Reconstruction LCA + réparation méniscale en urgence différée (6 à 8 semaines) pour une préservation maximale du capital articulaire.
Aucune lésion méniscale visible à l’IRM ? → Reconstruction LCA avec exploration arthroscopique systématique et surveillance post-opératoire des ménisques.
- Si vous êtes sportif amateur pratiquant une activité de loisir régulière :
Instabilité gênante au quotidien ? → Reconstruction LCA recommandée pour prévenir l’arthrose et permettre une reprise sportive sécurisée.
Instabilité modérée ? → Rééducation intensive pendant 3 à 6 mois, puis réévaluation de la stabilité avant décision chirurgicale.
- Si vous avez une activité physique faible ou sédentaire :
Sensation de dérobement lors des activités quotidiennes ? → Bilan arthroscopique diagnostique pour traiter les lésions méniscales si détectées.
Absence de dérobement gênant ? → Renforcement musculaire ciblé + adaptation des activités + surveillance clinique régulière.
Au-delà de ces orientations thérapeutiques générales selon le profil d’activité, de nombreuses interrogations légitimes surgissent chez les patients confrontés à cette pathologie complexe. Les questions les plus fréquentes portent sur la persistance de l’instabilité malgré la disparition de la douleur, la fiabilité des examens d’imagerie, et les risques concrets d’une absence de traitement à moyen et long terme.
Pourquoi mon genou continue de céder alors que je n’ai plus mal ?
La disparition de la douleur ne signifie pas guérison du ligament. Le LCA rompu ne cicatrise pas spontanément, et l’instabilité mécanique persiste. Les lésions méniscales associées (présentes dans plus de 75% des cas) aggravent cette instabilité en affaiblissant la stabilité secondaire normalement assurée par les ménisques.
L’IRM suffit-elle à détecter toutes les lésions du genou ?
Non. L’IRM est excellente pour confirmer la rupture du LCA, mais elle rate fréquemment les ramp lesions (déchirures postérieures ménisque interne) et certaines lésions des racines méniscales. L’arthroscopie diagnostique reste l’examen de référence pour une exploration complète.
Que risque-t-on en ne traitant pas une rupture du LCA ?
Le principal risque est l’arthrose précoce du genou (dégradation du cartilage), surtout si des lésions méniscales associées restent non réparées. L’instabilité chronique provoque des contraintes anormales sur les ménisques et le cartilage, accélérant leur usure. Des lésions méniscales secondaires peuvent également survenir lors d’épisodes répétés de dérobement.
Peut-on renforcer le genou pour éviter la chirurgie ?
Le renforcement musculaire (quadriceps, ischio-jambiers, stabilisateurs bassin) peut compenser partiellement l’absence de LCA chez les personnes peu actives. Cependant, il ne restaure pas la stabilité mécanique complète et ne prévient pas les lésions méniscales secondaires. Pour les sportifs pratiquant des sports de pivot, la reconstruction chirurgicale reste généralement nécessaire.
Combien de temps après la blessure faut-il opérer ?
Il n’y a pas d’urgence absolue. L’idéal est d’attendre la disparition du gonflement et la récupération d’une mobilité correcte (6 à 8 semaines), ce qui optimise les résultats de la rééducation post-opératoire. Cependant, un bilan diagnostique précoce (IRM + consultation spécialisée) est recommandé pour identifier les lésions associées et planifier la stratégie thérapeutique.
Limites de ce contenu :
- Ce contenu ne remplace pas une consultation orthopédique personnalisée et un examen clinique approfondi
- Chaque lésion du genou présente des spécificités anatomiques nécessitant une évaluation par imagerie (IRM) et arthroscopie
- Les délais, traitements et pronostics mentionnés sont des moyennes et varient selon la gravité des lésions associées
Risques spécifiques à connaître :
- Risque d’arthrose précoce en cas de lésions méniscales non traitées (dégradation cartilagineuse accélérée)
- Risque d’instabilité chronique persistante si lésions du ligament antérolatéral ou racines méniscales non réparées
- Risque de nouvelles lésions méniscales secondaires en cas de retour au sport sans reconstruction du LCA
Professionnel à consulter : Chirurgien orthopédiste spécialisé en chirurgie du genou et traumatologie du sport.